آزمایش خون : آزمایش های مربوط به بیماران با سابقه خونریزی | کافه پزشکی
دربیمارانی که تاریخچه ای از خونریزی غیر عادی پس از کشیدن دندان ، تزریق خون ، کبودی پوست بدنبال ضربه جزیی و مختصر را ذکر میکنند ، چون احتمال اختلال خونریزی دهنده مطرح است ، درخواست آزمایشهای زیر ضروری خواهد بود :
۱٫ CBC
۲٫ Platelet Count
۳٫ ( Bleeding Time ( BT
۴٫ ( Protrombin Time ( PT
۵٫ ( Partial Tromboplastin Time ( PTT
۶٫ Torniquat Test
همراه کافه پزشکی باشید
میدانیم در خونریزیهای مزمن ، CBC فقط کاهش هماتوکریت و هموگلوبین را نشان میدهد که مبین آنمی میباشد. در خونریزی حاد ، حتی پس از کشیدن دندان ، تغییرات CBC کمک نمیکند و بایستی از نظر بالینی این نکته ارزیابی شود که آیا حجم خون به میزانی میباشد که نیاز به تزریق خون یا سرم برای بیمار داشته باشد ؟ به این منظور کافی است چند دقیقه بیمار دراز بکشد فشار خون و نبض وی گرفته شود سپس ۴۵ تا ۶۰ ثانیه بنشیندو بعد دوباره فشار خون گرفته شود . اگر فشار خون بیش از ۲۰ میلیمتر جیوه کاهش ونبض بیش از ۲۰ تا در دقیقه افزایش نشان دهد ، حجم خون بیمار در اثر خونریزی کم شده است ونیاز به تزریق سرم یا ترانسفوزیون خون میباشد.
در بیمارانی که بامشکل خونریزی از دهان مراجعه مینمایند، بایستی علل زیر را مورد بررسی قرار داد :
۱٫ بررسی علل موضعی :
- a . عفونتها همچون عفونتهای ویروسی ( عفونت هرپس و جینجیویت حادزخمی شونده نکروزان )
- b . تحریکات مزمن نظیر وجود جرم ، ریشه تیز باقیمانده ، پدیده های التهابی ( جینجیویت ویا پیوژنیک گرانولوما )
- c . علل مادرزادی مثل ، همانژیوم ، سندرم رندو اسلر وبر ( تلانژکتازی خونریزی دهنده ارثی )
۲٫ بررسی اختلالات پلاکتی اعم از کیفی وکمی ( بااستفاده از تستهای BT و شمارش پلاکتی )
۳٫ بررسی اختلالات انعقادی ( باکمک تستهای PTT – PT )
۴٫ بیماریهای سیستمیک بجز بیماری هایی که خون و اعضای خونساز را مبتلا میکنند . نظیر اندوکاردیت باکتریال ، آلرژی ، عفونتهای ویرال ، عفونتهای باکتریال و کمبود ویتامین ث یا اسکوروی
در اندوکاردیت باکتریال بعلت ترومبوزهای ناحیه عفونی ، که کنده میشوند وسبب آسیب دیواره عروق میشوند، خونریزی داریم و در اسکوروی نقص در ساخته شدن کلاژن و ابتلای بافت زیر اندوتلیوم ، عامل خونریزی میباشد. اینک تک تک تسهای فوق را ارزیابی مینمائیم :
آنچه در این پست کافه پزشکی خواهید دید
شمارش پلاکتها
پلاکتها ذرات کوچکی به قطر ۲ – ۵ میکرون میباشند که از سیتوپلاسم سلولهای چند هسته ای بزرگی بنام مگاکاریوسیت واقع در مغز قرمز استخوان مشتق میگردند. تعداد این ذرات ۱۵۰۰۰۰ تا ۴۵۰۰۰۰ در میلیمتر مکعب خون است . اهمیت پلاکتها به خاطر نقش آنها در تشکیل چوب پنبه پلاکتی و فراهم آوردن فاز اولیه فرآیند هموستاز است . این فاز دارای سه قسمت میباشد :
۱٫ مرحله Adhesion : در این مرحله پلاکتها به بافت زیر اندوتلیوم رگ پاره شده ، می چسبد.
۲٫ مرحله Release : در این مرحله موادی همچون ADP وغیره از پلاکتها آزاد میشود.
۳٫ مرحله Aggregation : مواد آزاد شده از مرحله قبل ، سبب چسبندگی پلاکتها به یکدیگر وایجاد چوب پنبه پلاکتی میگردند. در این مرحله گلیکوپروتئین های سطح پلاکت نقش اصلی را دارند.
کاهش تعداد پلاکتها میتواند سبب افزایش زمان سیلان ( Bleeding Time ) ، مثبت شدن تست تورنیکت و Clot Retraction غیر طبیعی شود. معمولا کاهش پلاکتها تا حد ۴۰۰۰۰ تاثیری روی زمان سیلان ندارد و زمانی که تعداد آنها کمتر از این مقدار شود ، اصطلاح ترومبوسیتوپنی را بکار میبرند. ( بنا به بعضی از منابع کمتر از صد هزار پلاکت در میلیمتر مکعب ترومبوسیتوپنی اطلاق میشود ) از نظر بالینی ترومبوسیتوپنی تا حدود ۵۰۰۰۰ فاقد علائم میباشد ، و زمانیکه به زیر ۲۰۰۰۰ پلاکت برسد ، علائم بالینی چون پتشی پورپورا و خونریزی خودبخود ایجاد میشود. افزایش پلاکتها به تعداد بیش از ۴۵۰۰۰۰ را ترومبوسیتوزیس میگویند که مهمترین مسئله در این رابطه ایجاد ترومبوز است .
اگر بیماری ترومبوسیتوپنی دارد وبا مشکل اورژانس مراجعه میکند ، بایستی حداقل تعداد پلاکتهای او سی هزار باشد. همچنین بیمار تحت کنترل باشد تا بتوان درمانهای اورژانس برای وی انجام داد. قابل ذکر است در شرایطی که پلاکتهای بیمار کمتر از سی هزار باشد ، خونریزی خودبخودی رخ میدهد و اگر کمتر از پنجاه هزار پلاکت باشد، معمولا با ترومای خفیف خونریزی ایجاد میشود.
اختلالات پلاکتی
این اختلالات را به دو دسته کیفی واختلالات کمی تقسیم مینمایند :
۱٫ اختلالات کمی پلاکتها : در این حالت باکاهش یا افزایش پلاکتها مواجه هستیم . ترومبوسیتوپنی میتواند به یکی از این دلایل ایجاد شود
الف ) کاهش تولید ب ) افزایش تخریب ج ) اختلال در پخش
کاهش تولید پلاکتها – این حالت میتواند در رابطه با عدم تشکیل سلولهای پایه و جایگزینی مغز استخوان توسط بافت چربی باشد ( آنمی آپلاستیک ) ، ویا بخاطر ارتشاح سلولهای غیر طبیعی ونئوپلازیک ( لوسمی ، کارسینوماهای متاستاتیک ) به مغز استخوان ایجاد گردد. متعاقب شیمی درمانی و نیز در استئوپتروز کاهش تولید پلاکت نیز مشاهده میشود.
افزایش تخریب پلاکتها – بارزترین نمونه آن دربیماری ایدیوپاتیک ترومبوسیتوپنیک پورپورا ( ITP ) است . در این حالت بعلت وجود آنتی بادی برعلیه پلاکتها درخون ، با انهدام آنها در طحال مواجه هستیم. درمان این حالت معمولا برداشتن کامل طحال و تجویز کورتن میباشد.
اختلال در پخش پلاکتها – بارزترین نمونه آن اسپلنومگالی یا بزرگی طحال است . در این حالت بزرگی طحال سبب احتباس پلاکتها و کم شدن آنها در جریان گردش خون میشود.
ترومبوسیتوز را میتوان به دو دسته اولیه و ثانویه تقسیم نمود . ترومبوسیتوز اولیه عبارتست از تغییرات نئوپلازیک در مغز استخوان که سبب افزایش تعداد پلاکتها گردند. نظیر پلی سیتمی ورا ، لوسمی مزمن میلوسیتیک و ترومبوسیتوز اساسی . قابل ذکر است در این شرایط معمولا عملکرد و فانکشن پلاکتی نیز مختل است . ترومبوسیتوز ثانویه مربوط به شرایط اولیه و خود پلاکتها نیست و در برداشتن طحال و آنمی های همولیتیک دیده میشود. در این شرایط عملکرد پلاکتهای باقیمانده در جریان خون طبیعی است .
۲٫ اختلالات کیفی پلاکتها : این اختلالات مربوط به تعداد پلاکتها نخواهد بود بلکه در ارتباط با عملکرد و فانکشن آنها میباشد. تستهای این اختلالات ، شامل بررسی مراحلی است که برای تشکیل چوب پنبه پلاکتی ، طی میشود.
الف ) مرحله Adhesion – در این مرحله بیماریهایی چون فون ویلبراند ( Von will brand ) و نیز بیماری برنادوسولیر ( Bernard solier ) مطرح میشود. در بیماری فون ویلبراند که شایعترین اختلال خونریزی دهنده ارثی است ، فاکتور فون ویلبراند کاهش مییابد. این فاکتور یک گلیکوپروتئین پلی مر پلاسمایی است که دو کار اصلی دارد . یکی تسهیل چسبدگی پلاکتها به زیر اندوتلیوم عروق و دیگر حمل فاکتور هشت در پلاسما ( فاکتور هشت خود فعال کننده فاکتور ده در مسیر داخلی انعقاد میباشد ) . در نتیجه کاهش فاکتور فون ویلبراند ، اختلال در چسبندگی پلاکتها رخ داده و زمان سیلان طولانی میگردد. علاوه براین به درجاتی کاهش فاکتور هشت نیز وجود خواهد داشت . در بیماری برناردو سولیر گیرنده سطوح پلاکتی به زیر اندوتلیوم عروق وجود ندارد . برهمین اساس چسبندگی پلاکتها مختل میشود.
ب ) مرحله آزاد سازی پلاکتها ( Release ) – اشکال ایجادشده در رابطه با داروهاست . همچون آسپیرین و داروهای ضد التهاب غیر استروئیدی
ج ) مرحله Aggregation – نمونه این حالت ، بیماری گلانزمن یا ترومبآستنیا است که در آن گلیکوپروتئین های غشاء ، برای تجمع پلاکتها وجود ندارد.
با توجه به برخی از خصوصیات ،میتوان خونریزیهای ناشی از اختلالات پلاکتی و عروقی را از خونریزیهای ناشی از اختلالات انعقادی تمیز داد. این خصوصیات عبارتند از : ۱٫ تظاهر بالینی اختلالات پلاکتی و عروقی بیشتر بصورت لکه های پتشی پورپورا و اکیموز است .اما در اختلالات انعقادی بصورت هماتوم، خونریزی در بافتهای عمقی تر نظیر مفاصل میباشد. ۲٫ خونریزی ناشی از اختلالات انعقادی با تاخیر ( چندین ساعت تایک یا دو روز بعد از عمل ) شروع میشود ، اما در مورد اختلالات پلاکتی و عروقی تاخیر وجود ندارد و خونریزی بلافاصله بعد از آسیب و پارگی رگ شروع میشود. ۳٫ خونریزی بامنشاء اختلال پلاکتی و عروقی با فشار روی موضع بند میآید ولی در اختلالات انعقادی چنین نیست . ۴٫ اختلال پلاکتی و عروقی باعث افزایش زمان سیلان خون میشوند ، اما اختلالات انعقادی بر روی PT , PTT تاثیر میگذارند.
زمان سیلان – Bleeding Time
تغییرات زمان سیلان در ارتباط با اختلالات پلاکتی و عروقی است . برای تعیین آن از دو روش Duke & Ivy استفاده میشود. روش آیوی مطمئنتر است و به این ترتیب میباشد که در این تست از تغییراتی که بعلت تونیسیته عروق موئینه بوجود میآید ، جلوگیری میشود. بدین منظور پس از قرار دادن کاف دستگاه فشار سنج بر روی بازوی بیمار و پر کردن آن تا فشار چهل میلیمتر جیوه ، برشی بر روی ساعد بیمار در قسمتی که عاری از ورید است ، با لانست مخصوص زده میشود و سپس با یک کاغذ خشک کن هر سی ثانیه ، خون روی زخم پاک میشود تا زمانی که دیگر خونی بیرون نیاید . بدین ترتیب زمان سیلان تعیین میگردد. میزان طبیعی آن ۵ تا ۹ دقیقه است .زمان بیش از ده دقیقه مسئله ساز است و اگر بیش از یک ونیم برابر حد نرمال گردد ، مواجه باخونریزی شدید در جراحی و درمانهای مختلف خواهیم شد . در روش دوک از نرمه گوش یا نوک انگشت استفاده میشود و با ایجاد برش کوچک دراین نواحی ، زمان لازم برای توقف خونریزی اندازه گیری میشود. دراین روش ، زمان سیلان طولانی تر و حدود ۷ تا ۸ دقیقه معمولا گزارش میشود.
آزمایش تورنیکت Torniquet test ) capillary fragility test )
در این آزمایش ، سلامتی دیواره عروق ارزیابی میشود.در این آزمایش با بستن مسیر جریان خون ، باعث افزایش فشار خون داخل عروق شده و میزان مقاومت عروق بررسی میشود. بر همین اساس کاف فشارسنج بر بازوی بیمار بسته و در حد بین فشار سیستولیک و دیاستولیک فرد ثابت نگهداشته میشود. پس از پنج دقیقه تعداد پتشی های روی ساعد و دست بیمار شمرده میگردد. معمولا اگر تعداد پتشی ایجاد شده بیش از یک یا دو عدد باشد ، تست مثبت تلقی میشود. در اختلالات پلاکتی و عروقی این تست مثبت میگردد. این آزمایش در افراد مسن ، افراد با موهای قرمز ، در واکنش های آلرژیک ، در فاز نقاهت عفونت حاد دستگاه تنفس فوقانی و نیز حتی در بچه ها مثبت کاذب است . این تست برای بررسی کمبود ویتامین ث ( اسکوروی ) ارزشمند است . اگر این آزمایش منفی شود میتوان تاحدودی اسکوروی را رد نمود . کمبود ویتامین ث ، سبب اشکال در سنتز کلاژن شده در نتیجه اشکال در دیواره عروق میگردد. بهترین علائم بالینی اسکوروی شامل خونریزی از شیار لثه ، خونریزی زیر پوستی ، پتش پورپورا و هماچوری است . نوع خاصی از اسکوروی بنام اسکوروی Subclinical نیز وجود دارد که با پریودونتیت و جینجیواتیس و خونریزی از لثه همراه است . در این حالت تجویز ویتامین ث ( روزانه ۲۰۰ میلیگرم ) سبب برطرف شدن علائم میگردد.
زمان پروترومبین Prothrombin Time – PT :
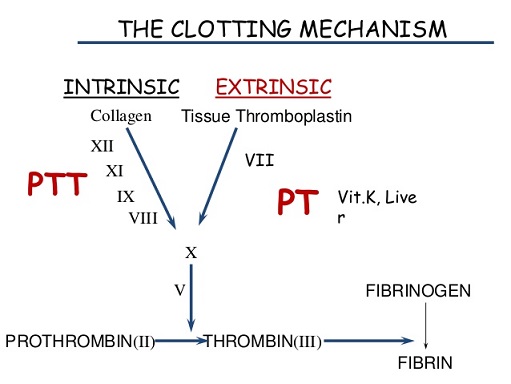
هنگام آسیب به رگ و اکسپوز شدن کلاژن زیر اندوتلیوم ، تجمع و چسبندگی پلاکتها شروع میشود. از طرف دیگر آسیب جدار عروق ، سبب فعال شدن مسیر داخلی انعقاد ( از طریق فعال شدن فاکتور ۱۲ ) میگردد. همچنین آسیب به بافت و سلولهای اندوتلیوم و فیبروبلاستها ، سبب ترشح فاکتور بافتی میشود که به نوبه خود باعث فعالیت انعقاد در مسیر خارجی میشود. بکمک آزمایش زمان پروترومبین و غیره مشکل خونریزی بیمار را میتوان در مسیر داخلی یا خارجی مورد ارزیابی قرار داد. قابل ذکر است پدیده انعقاد ، پدیده ای است که بصورت آبشاری میباشد. و خلاصه آن در شکل مشخص شده است . ۱۲ فاکتور انعقادی بنام های گوناگون زیر در این پدیده شرکت دارند :
نقش کلسیم در تمام مراحل حائز اهمیت است . به مجموعه فسفولیپید و فاکتور پنج و فاکتور ده و فاکتور کلسیم ، پروترومبیناز گویند. با توجه به نمودار مشخص میشود ، که اگر به نمونه خونی سیترات یا اگزالات اضافه کنیم و سبب حذف کلسیم شویم ، هردو مسیر انعقاد دچار اختلال میگردد. در چنین حالتی با اضافه کردن ترومبوپلاستین بافتی وکلسیم ، میتونیم مسیر خارجی و مشترک را بررسی نمائیم. مدت زمانی راکه طول میکشد تا خون به این ترتیب منعقد گردد ، زمان پروترومبین یا PT گویند.
بهترین آزمایش برای ارزیابی راههای انعقادی خارجی و مشترک ، آزمایش PT میباشد. گزارش آزمایشگاه به دو شکل ثانیه و درصد میباشد . حدود طبیعی آن بین ۱۲ تا ۱۵ ثانیه است. و یا بین ۷۰ تا ۱۰۰ درصد . آنچه بیشتر کاربرد دارد ، گزارش برحسب ثانیه است . با کمک این آزمایش میتوان فاکتورهای ۱-۲-۵-۷-۱۰ را بررسی نمود.
معمولا در مواردی که افزایش زمان پروترومبین را به میزان یک تا دو ثانیه داشته باشیم ، مشکلی برای بیمار پیش نمیآید. اما مقدار بیش از یک ونیم برابر حد طبیعی ، منجر به خونریزی و مشکلات جدی میگردد. در افرادی که بعللی از داروهای ضد انعقاد استفاده مینمایند ( هپارین ، کومارین و غیره ) بهترین تست برای کنترل دوز دارو ، آزمایش PT میباشد. در این افراد سعی میشود که PT بیمار به میزان دو تادو و نیم برابر مدت زمان طبیعی ثابت باقی بماند.
باتوجه به اینکه PT به میزان ده تا پانزده ثانیه معادل فعالیت یا غلظت پروترومبین ۷۰-۱۰۰ درصد است افزایش آن تا حدود دو و نیم برابر نرمال ۲۰-۵۰ درصد خواهد بود بنابراین مقادیر PT بین ۵۰-۱۰۰ درصد بدون علامت بوده و مقادیر کمتر از ۵۰ درصد می تواند جراحی های دندانپزشکی توام با خونریزی باشد
PTT
روش انجام تست همچون تست قبلی است بجز اینکه بجای ترومبوپلاستین بافتی ، فسفولیپید بکار میرود. این ماده همان فاکتور ۳ پلاکتی است و سبب ایجاد ترومبوپلاستین پلاسمایی میگردد. بنابراین ، آزمایش PTT برای بررسی راه داخلی انعقاد فوق العاده حساس است . تنها فاکتوری که توسط این تست ارزیابی نمیشود ، فاکتور ۷ میباشد. میزان PTT بر حسب کنترل آزمایشگاههای مختلف ، حدود ۲۵ تا ۴۰ ثانیه است . منظور از PTT همواره Activated PTT است . در این حالت موادی چون کائولن به خون اضافه میشود تا سبب تسریع انعقاد شود. چنانچه این مواد به کار نروند ،زمان PTT به ۶۰-۷۰ ثانیه خواهد رسید.
زمان انعقاد یا آزمایش تجمع لخته Clot retraction
برای انجام این آزمایش از خون وریدی بیمار چهار نمونه استاندارد تهیه نموده و لوله های خون بیمار را در دمای معین قرار میدهند وهر سی ثانیه یکبار این لوله ها را کج میکنند تازمانی که انعقاد داخل آنها صورت گرفته باشد. متوسط زمانی انعقاد را در سه لوله آخر بعنوان زمان CT بیان مینمایند. میزان متوسط آن معادل ۱۰-۲۵ دقیقه است . با توجه به اینکه لوله ها از جنس شیشه است ، سطح شیشه سبب Surface activation خون شده و راه داخلی انعقاد را فعال مینماید. باید توجه داشت که بعلت آلوده شدن نمونه به ترومبوپلاستین بافتی موقع گرفتن نمونه خون و فعال شدن مسیر خارجی انعقاد ، دقت تست کم میشود. مثلا در فردی که هموفیلی دارد برای غیر طبیعی شدن CT میزان فاکتوز ۸ بایستی به کمتراز یک تادو درصد برسد ، ولی در مورد PTT کافی است که به سی درصد برسد. پس در موارد خیلی شدید هموفیلی ، CT غیر طبیعی میشود ولی PTT ، در کاهشهای خیلی کم میزان فاکتور ۸ غیر طبیعی میگردد.
قابل ذکر است آزمایش CT زمانی درخواست میشود که بخواهیم لخته را در مسیر بعدی آن مورد بررسی قرار دهیم. پس از اینکه لخته تشکیل شد ، انتهای الیاف فیبرین به گیرنده های سطح پلاکتهای فعال شده باند میگردد و به وسیله این گلیکوپروتئین ، فشار انقباض سیتواسکلتال پلاکت به شبکه فیبرینی انتقال یافته و Clot retraction را ایجاد مینماید. نتیجه این خارج شدن سرم میباشد که پس از تجمع کامل لخته حدود نیمی از کل خون را لخته و مابقی را سرم تشکیل میدهد. این پدیده را Clot retraction مینامند. قابل ذکر است در اختلالات کمی وکیفی پلاکتها ، زمان انعقاد دچار اختلال گشته و در افرادی که هپارین مصرف میکنند ، این آزمایش برای کنترل میزان دارو مورد استفاده قرار میگیرد. بنابراین تغییرات تجمع لخته بخصوص در رابطه با اختلالات پلاکتی روی میدهد.
عمر پلاکتها Platetet survival time
دربیماران مشکوک به ترومبوسیتیک پورپورا یا سایر حالتهایی که سبب تخریب سریع پلاکتها میگردند ، از این آزمایش استفاده میشود. در واقع این آزمایش برای ما مشخص میکند که کمبود پلاکتها بعلت کاهش ساخته شدن آنها درمغز استخوان است یا سریع از بین رفتن آنها بخاطر کاهش عمر پلاکتها در محیط و جریان خون .

سلام
منبع ذکر نشده
سلام کاربر ارجمند
منبع این پست منابع تدریس شده در دانشگاه علوم پزشکی البرز است