همه چیز درباره سرطان سینه (Breast cancer) | کافه پزشکی
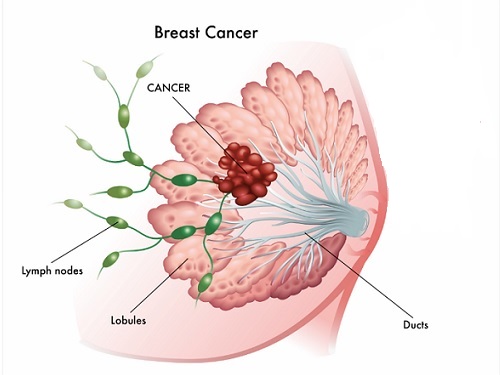
سرطان سینه شامل شکل گرفتن سلول های سرطانی در بافت سینه است. بعد از سرطان پوست، سرطان سینه شایع ترین سرطان تشخیص داده شده در زنان آمریکایی است. سرطان سینه هم در آقایان و هم در خانم ها می تواند رخ دهد اما در خانم ها به مراتب بیشتر است.
حمایت اساسی از آگاهی در زمینه تحقیقات سرطان به پیشرفت هایی در تشخیص و درمان سرطان سینه کمک کرده است. میزان بقای سرطان سینه افزایش یافته و تعداد مرگ و میر مرتبط با این بیماری به طور پیوسته در حال کاهش است. این نتیجه بیشتر به دلیل عواملی مانند تشخیص زودرس، رویکرد شخصی جدید در درمان و درک بهتر این بیماری است.
آنچه در این پست کافه پزشکی خواهید دید
علائم سرطان سینه
علائم و نشانه های سرطان سینه ممکن است شامل موارد زیر باشد :
- وجود توده یا ضخیم شدن بافت سینه که با بافت اطراف آن تفاوت دارد
- تغییر اندازه یا شکل سینه
- تغییراتی در پوست سینه مانند کمرنگی نوک سینه
- لایه برداری یا پوسته پوسته شدن قسمت رنگی پوست اطراف نوک سینه (آئولا)
- قرمزی یا سوراخ های دون دون مانند پوست پرتقال بر روی سینه
علل سرطان سینه
سرطان سینه هنگامی رخ می دهد که برخی از سلول های پستان شروع به رشد غیر طبیعی می کنند. این سلول ها با سرعت بیشتری نسبت به سلول های سالم تقسیم می شوند و انباشته می شوند و یک توده را تشکیل می دهند. سلول ها ممکن است از طریق سینه به گره های لنفاوی یا سایر قسمت های بدن گسترش یابد (متاستاز).
سرطان سینه اغلب با سرطانی شدن سلول های مجاری تولید شیر شروع می شود. سرطان سینه ممکن است در بافت غده ای به نام لوبول (سرطان لوبولار تهاجمی) یا بافت درون پستان نیز آغاز شود.
محققان عوامل هورمونی، سبک زندگی و عوامل محیطی را شناسایی کرده اند که ممکن است خطر ابتلا به سرطان سینه را افزایش دهد اما هنوز مشخص نیست که چرا برخی از افرادی که هیچ عامل خطری ندارند مبتلا به سرطان می شوند اما سایر افراد با فاکتورهای خطر بالا هرگز مبتلا نمی شوند. این احتمال وجود دارد که سرطان سینه در اثر تعامل پیچیده آرایش ژنتیکی و محیط شما ایجاد شود.
نقش وراثت در سرطان سینه
پزشکان تخمین می زنند که حدود ۵ تا ۱۰ درصد از سرطان های سینه با انتقال ژن های جهش یافته از نسل های یک خانواده مرتبط هستند.
تعدادی از ژن های جهش یافته که می توانند احتمال ابتلا به سرطان سینه را افزایش دهند شناسایی شده اند. مشهورترین آنها ژن سرطان سینه ۱ (BRCA1) و ژن سرطان سینه ۲ (BRCA2) است که هر دو خطر ابتلا به سرطان سینه و تخمدان را به میزان قابل توجهی افزایش می دهند.
اگر سابقه خانوادگی در خصوص سرطان سینه یا سرطان های دیگر دارید، پزشک ممکن است آزمایش خون را برای کمک به شناسایی جهش های خاص در BRCA یا سایر ژن هایی که از طریق خانواده منتقل می شوند، توصیه کند.
عوامل خطر ابتلا به سرطان سینه
داشتن یک یا حتی چندین عامل خطر سرطان سینه لزوماً به معنای ابتلا به سرطان نیست. بسیاری از زنانی که به سرطان سینه مبتلا می شوند هیچ عامل خطر شناخته شده ای جز زن بودن ندارند.
عواملی که با افزایش خطر ابتلا به سرطان سینه همراه هستند عبارتند از :
زن بودن : زنان بسیار بیشتر از مردان در معرض سرطان سینه هستند.
افزایش سن : خطر ابتلا به سرطان سینه با افزایش سن افزایش می یابد.
سابقه شخصی در مورد شرایط : اگر شما بیوپسی سینه داشته اید که کارسینوما لوبولار درجا (LCIS) یا هیپرپلازی آتیپیک سینه پیدا کرده است، خطر بیشتری برای ابتلا به سرطان سینه دارید.
سابقه شخصی سرطان سینه : اگر در یک سینه دچار سرطان سینه هستید، خطر ابتلا به سرطان در سینه دیگر بیشتر است.
سابقه خانوادگی سرطان سینه : اگر مادر، خواهر یا دختر شما به خصوص در سنین جوانی به سرطان سینه مبتلا شده باشند، خطر ابتلا به سرطان سینه افزایش می یابد. هنوز اکثر افرادی که به سرطان سینه مبتلا هستند سابقه خانوادگی این بیماری را ندارند.
ژنهای ارثی که خطر سرطان را افزایش می دهند : برخی جهش های ژنی که خطر ابتلا به سرطان سینه را افزایش می دهند، می توانند از والدین به کودکان منتقل شوند. شناخته شده ترین جهش های ژنی به BRCA1 و BRCA2 گفته می شود. این ژن ها می توانند خطر ابتلا به سرطان سینه و سایر سرطان ها را تا حد زیادی افزایش دهند.
قرار گرفتن در معرض تابش : اگر تحت پرتو درمانی قرار گرفتید، خطر ابتلا به سرطان سینه افزایش می یابد.
چاقی : چاق بودن خطر ابتلا به سرطان سینه را افزایش می دهد.
شروع دوره قاعدگی در سنین نوجوانی : شروع دوره قبل از ۱۲ سالگی خطر ابتلا به سرطان سینه را افزایش می دهد.
یائسگی در سنین بالاتر : اگر در سنین بالا به قاعدگی دچار شدید، به احتمال زیاد به سرطان سینه مبتلا خواهید شد.
داشتن فرزند اول در سنین بالا : زنانی که فرزند اول خود را بعد از ۳۰ سالگی به دنیا می آورند ، ممکن است خطر ابتلا به سرطان سینه را افزایش دهند.
عدم بارداری : زنانی که هرگز باردار نشده اند، خطر بیشتری نسبت به زنانی که یک یا چند بارداری داشته اند، دارند.
هورمون درمانی برای یائسگی : زنانی که از ترکیب داروهای استروژن و پروژسترون برای درمان علائم و نشانه های یائسگی استفاده می کنند، خطر ابتلا به سرطان پستان را افزایش می دهند. وقتی زنان مصرف این داروها را متوقف کنند، خطر ابتلا به سرطان پستان کاهش می یابد.
نوشیدن الکل : نوشیدن الکل خطر ابتلا به سرطان سینه را افزایش می دهد.
کاهش خطر ابتلا به سرطان سینه
کاهش خطر سرطان سینه برای زنان با ریسک متوسط
ایجاد تغییر در زندگی روزمره ممکن است به کاهش خطر ابتلا به سرطان سینه کمک کند. سعی کنید :
در مورد غربالگری سرطان سینه از پزشک خود سؤال کنید : در مورد شروع آزمایشات غربالگری سرطان سینه مانند معاینات بالینی سینه و ماموگرافی، با پزشک خود مشورت کنید.
در مورد فواید و خطرات غربالگری با پزشک خود صحبت کنید. شما و پزشک، می توانید تصمیم بگیرید که استراتژی های غربالگری سرطان سینه برای شما مناسب است یا خیر.
از طریق خودآزمایی شرایط خود را بسنجید : زنان می توانند با بررسی دوره ای، تغییرات ظاهری در سینه های خود را ببینند. اگر توده یا علامت غیرمعمول دیگری در سینه های شما ایجاد شده است، سریعا با پزشک خود صحبت کنید.
آگاهی از شرایط نمی تواند از بروز سرطان سینه جلوگیری کند اما ممکن است در درک بهتر تغییرات سینه ها به شما کمک کند و علائم و نشانه های غیرمعمول را تشخیص دهید.
مصرف الکل را ترک کنید : میزان نوشیدن الکل را محدود کنید.
بیشتر روزهای هفته را ورزش کنید : در بیشتر روزهای هفته حداقل ۳۰ دقیقه ورزش انجام دهید.
درمان هورمونی پس از یائسگی را محدود کنید : هورمون درمانی ممکن است خطر ابتلا به سرطان سینه را افزایش دهد. در مورد فواید و خطرات هورمون درمانی با پزشک خود صحبت کنید.
برخی از خانم ها در دوران یائسگی علائم و نشانه های آزار دهنده را تجربه می کنند و برای این خانم ها افزایش ریسک سرطان سینه به منظور تسکین علائم یائسگی قابل قبول است.
برای کاهش خطر ابتلا به سرطان سینه، از کمترین میزان هورمون درمانی در کمترین زمان ممکن استفاده کنید.
وزن سالم خود را حفظ کنید : اگر وزن شما طبیعی است، برای حفظ آن تلاش کنید. اگر نیاز به کاهش وزن دارید، برای انجام این کار از پزشک خود در مورد راهکارهای سالم سوال کنید. هر روز تعداد کالری مصرفی را کاهش دهید و به آرامی میزان ورزش را افزایش دهید.
یک رژیم غذایی سالم انتخاب کنید. زنانی که رژیم غذایی مدیترانه ای به همراه روغن زیتون و آجیل مخلوط می خورند ممکن است خطر ابتلا به سرطان سینه را کاهش دهند. رژیم مدیترانه ای بیشتر روی غذاهای گیاهی مانند میوه و سبزیجات، غلات کامل، حبوبات و آجیل تمرکز دارد. افرادی که رژیم مدیترانه ای را رعایت می کنند به جای گوشت قرمز، چربی های سالم مانند روغن زیتون را انتخاب می کنند.
کاهش خطر سرطان سینه برای زنان با ریسک بالا
اگر پزشک تاریخچه خانواده شما را ارزیابی کرده و مشخص کرده است که شما فاکتورهایی دارید که خطر ابتلا به سرطان سینه را افزایش می دهد، ممکن است در مورد گزینه هایی برای کاهش خطر صحبت کنید :
داروهای پیشگیرانه : داروهای مسدود کننده استروژن مانند تعدیل کننده های انتخابی گیرنده استروژن و مهار کننده های آروماتاز ، خطر ابتلا به سرطان سینه را در خانم هایی که خطر زیادی آنها را تهدید می کند کاهش می دهند.
این داروها خطر عوارض جانبی را به همراه دارند، بنابراین پزشکان این داروها را برای زنانی که خطر بسیار بالایی برای سرطان سینه دارند تجویز می کنند. در مورد فواید و خطرات آن با پزشک خود صحبت کنید.
جراحی پیشگیرانه : زنان با ریسک بالای سرطان سینه، ممکن است ماستکتومی پیشگیرانه انجام دهند. آنها همچنین ممکن است تصمیم بگیرند که تخمدان های خود را نیز بردارند (اوفورکتومی پیشگیرانه) تا خطر ابتلا به سرطان سینه و سرطان تخمدان را کاهش دهد.
تشخیص سرطان سینه
آزمایش ها و روش های مورد استفاده برای تشخیص سرطان سینه عبارتند از:
معاینه سینه : پزشک شما هر دو سینه و غدد لنفاوی زیر بغل شما را بررسی می کند و سعی در فهمیدن وجود هرگونه توده یا ناهنجاری های دیگر دارد.
ماموگرافی : ماموگرافی شامل تصویربرداری از طریق اشعه ایکس از بافت سینه است. ماموگرافی معمولاً برای غربالگری سرطان سینه استفاده می شود. اگر ناهنجاری در ماموگرافی غربالگری مشاهده شود، پزشک شما ممکن است ماموگرافی تشخیصی را برای ارزیابی بیشتر این ناهنجاری توصیه کند.
سونوگرافی سینه : سونوگرافی از امواج صوتی استفاده می کند تا تصاویری از عمق بدن ایجاد کند. سونوگرافی ممکن است برای تعیین اینکه توده جدید یک توده جامد است یا یک کیست پر از مایع، مورد استفاده قرار می گیرد
برداشتن نمونه ای از سلول های پستان برای بررسی (بیوپسی) : بیوپسی تنها راه قطعی برای تشخیص سرطان سینه است. در حین انجام بیوپسی، پزشک شما از دستگاهی مخصوص استفاده می کند که با استفاده از اشعه ایکس یا تست تصویربرداری دیگری هدایت می شود تا یک قسمت از ناحیه مشکوک خارج شود. اغلب یک نشانگر فلزی کوچک در داخل سینه شما باقی می ماند، بنابراین می توان آن را به راحتی در آزمایشات تصویربرداری بعدی تشخیص داد.
نمونه های بیوپسی برای تجزیه و تحلیل به آزمایشگاه فرستاده می شوند که در آن کارشناسان تعیین می کنند که سلول ها سرطانی هستند یا خیر. همچنین نمونه بیوپسی برای تعیین نوع سلول های درگیر در سرطان سینه، تعیین درجه سرطان و اینکه آیا سلول های سرطانی گیرنده های هورمونی دارند یا گیرنده های دیگری که ممکن است روی گزینه های درمانی شما تأثیر بگذارد، تجزیه و تحلیل می شود.
تصویربرداری رزونانس مغناطیسی : دستگاه MRI برای ایجاد تصاویری از فضای داخلی سینه از مغناطیس و امواج رادیویی استفاده می کند.
آزمایش ها و روش های دیگر بسته به وضعیت شما ممکن است مورد استفاده قرار گیرند.
سطح بندی سرطان سینه
پس از تشخیص سرطان، پزشک برای تعیین مرحله سرطان شما تلاش می کند. مرحله سرطان به شما در تعیین پیش آگهی و بهترین گزینه های درمانی کمک می کند.
آزمایش ها و روش های مورد استفاده در مرحله سرطان پستان ممکن است شامل موارد زیر باشد:
- آزمایش خون مانند شمارش کامل خون
- ماموگرافی از سینه طرف دیگر برای جستجوی علائم سرطان
- MRI سینه
- اسکن استخوان
- سی تی اسکن
- پت اسکن
همه زنان به همه این تست ها و مراحل احتیاج نخواهند داشت. پزشک شما آزمایش های مناسب را بر اساس شرایط خاص شما و با در نظر گرفتن علائم جدیدی که ممکن است تجربه کنید انتخاب می کند.
مراحل سرطان پستان از صفر تا چهار طبقه بندی می شود.
صفر نشان می دهد که سرطان غیر تهاجمی است یا در مجاری شیر وجود دارد. مرحله چهارم سرطان سینه که به آن سرطان متاستاتیک سینه نیز گفته می شود، نشان دهنده سرطانی است که به مناطق دیگر بدن گسترش یافته است.
درمان سرطان سینه
سالانه بیش از ۱۰،۰۰۰ نفر به دنبال مراقبت از سرطان سینه هستند و تقریباً ۱۵۰۰ نفر هر سال تحت عمل جراحی سرطان سینه قرار می گیرند.
پزشک شما گزینه های درمان سرطان سینه را بر اساس نوع سرطان، سطح و درجه آن و اینکه آیا سلول های سرطانی به هورمون ها حساس هستند تعیین می کند. پزشک شما همچنین سلامت کلی شما و ترجیحات شخصی شما را نیز در نظر می گیرد.
بیشتر زنان تحت عمل جراحی سرطان پستان قرار می گیرند و بسیاری نیز بعد از عمل تحت درمان های بیشت مانند شیمی درمانی، هورمون درمانی یا پرتودرمانی قرار می گیرند. شیمی درمانی ممکن است در شرایط خاص قبل از عمل نیز استفاده شود.
گزینه های بسیاری برای درمان سرطان سینه وجود دارد و ممکن است هنگام تصمیم گیری های پیچیده در مورد درمان خود احساس سردرگمی کنید. با زنانی که با همین تصمیم روبرو بوده اند صحبت کنید.
اعمال جراحی مورد استفاده در درمان سرطان سینه
از بین بردن بافت های سرطانی (لامپکتومی) : در طی لامپکتومی، جراح تومور و حاشیه کمی از بافت سالم اطراف آن را برمی دارد
لامپکتومی ممکن است برای از بین بردن تومورهای کوچک توصیه شود. برخی از افراد با تومورهای بزرگتر ممکن است قبل از عمل تحت شیمی درمانی قرار بگیرند تا تومور کوچک شود و با یک لامپکتومی امکان برداشتن کامل آن فراهم شود.
برداشت کل بافت سینه (ماستکتومی) : ماستکتومی عملی برای برداشتن تمام بافت های سینه است. در اکثر روش های ماستکتومی، کل بافت سینه را از بین می برد – لوبول ها، مجاری، بافت چربی و برخی نقاط پوست از جمله نوک پستان و آرئولا.
تکنیک های جدید جراحی ممکن است در موارد انتخابی، گزینه ای برای بهبود ظاهر سینه باشد.
از بین بردن تعداد محدودی از غدد لنفاوی (بیوپسی گره لنفاوی سنتینل) : برای تعیین اینکه سرطان به غدد لنفاوی شما سرایت کرده است، جراح در مورد نقش خارج کردن غدد لنفاوی با شما صحبت خواهد کرد.
اگر در یک غده لنفاوی سلول های سرطانی مشاهده نشود، احتمال یافتن سرطان در هر یک از غدد لنفاوی باقیمانده اندک است و هیچ گره لنفاوی دیگری نیاز به برداشتن ندارد.
از بین بردن چندین گره لنفاوی (برداشت گره لنفاوی زیر بغل) : اگر سرطان در گره لنفاوی سنتینل یافت شود، جراح در مورد نقش برداشت غدد لنفاوی زیر بغل با شما صحبت خواهد کرد.
برداشت هر دو سینه : برخی از زنان مبتلا به سرطان در یک سینه در صورت خطر بسیار زیاد سرطان در سینه دیگر به دلیل پیشگویی ژنتیکی یا سابقه خانوادگی، ممکن است انتخاب کنند که سینه سالم برداشته شود (ماستکتومی پیشگیرانه طرف مقابل).
بیشتر زنان مبتلا به سرطان سینه در یک طرف، هرگز به سرطان سینه در طرف دیگر مبتلا نمی شوند. درمورد مزایا و خطرات این روش با پزشک خود صحبت کنید.
عوارض عمل جراحی سرطان سینه بستگی به روش های انتخابی شما دارد. جراحی سرطان سینه خطر ابتلا به درد، خونریزی، عفونت و تورم بازو (لنفودما) را به همراه دارد.
قبل از جراحی سرطان سینه، مراجعه به جراح پلاستیک را در نظر بگیرید. گزینه های شما ممکن است شامل بازسازی با کاشت پستان (سیلیکون یا آب) یا بازسازی با استفاده از بافت خود شما باشد. این جراحی می تواند در زمان ماستکتومی شما یا بعد از آن در زمانی دیگر انجام شود.
پرتو درمانی
پرتودرمانی از پرتوهای پر انرژی مانند پرتوهای ایکس و پروتون ها برای از بین بردن سلول های سرطانی استفاده می کند. پرتودرمانی به طور معمول با استفاده از دستگاه بزرگی انجام می شود که پرتوهای خارجی را به سمت بدن شما هدف می گیرد اما با قرار دادن مواد رادیواکتیو در داخل بدن (براکی تراپی) نیز می توان پرتو درمانی انجام داد.
تشعشع پرتو خارجی معمولا بعد از لامپکتومی استفاده می شود. اگر خطر پایینی از عود سرطان وجود داشته باشد، ممکن است براکی تراپی گزینه درمانی باشد.
پرتودرمانی سرطان سینه بسته به نوع درمان ممکن است از سه روز تا شش هفته ادامه داشته باشد. پزشک بر اساس وضعیت، نوع سرطان و محل تومور شما تعیین می کند کدام روش درمانی برای شما مناسب است.
عوارض جانبی پرتو درمانی شامل خستگی و بثورات قرمز رنگ مانند آفتاب سوختگی در محلی است که در آن اشعه هدف قرار گرفته است. ممکن است بافت سینه متورم یا سفت تر به نظر برسد. به ندرت ممکن است مشکلات جدی تری ایجاد شود مانند آسیب به قلب یا ریه ها یا به ندرت سرطان های دوم در ناحیه تحت درمان.
شیمی درمانی
شیمی درمانی از دارو برای از بین بردن سلول های در حال رشد سریع مانند سلول های سرطانی استفاده می کند. اگر سرطان شما خطر زیادی برای عود و یا گسترش به قسمت دیگری از بدن شما ندارد، پزشک ممکن است شیمی درمانی را بعد از عمل توصیه کند تا احتمال عود مجدد سرطان کاهش یابد.
شیمی درمانی در زنان دارای تومورهای بزرگتر گاهی قبل از عمل انجام می شود. هدف کوچک کردن تومور است تا از بین بردن آن با جراحی راحت تر شود.
شیمی درمانی در خانم هایی که سرطان آنها قبلاً به سایر نقاط بدن گسترش یافته است نیز انجام می شود. شیمی درمانی ممکن است برای کنترل سرطان و کاهش علائمی که سرطان ایجاد می کند توصیه شود.
عوارض شیمی درمانی به داروهایی که دریافت می کنید بستگی دارد. عوارض جانبی رایج شامل ریزش مو، حالت تهوع، استفراغ، خستگی و افزایش خطر ابتلا به عفونت است. عوارض جانبی نادر می تواند شامل یائسگی زودرس، ناباروری (در صورتی که یائسه نشده اید)، آسیب به قلب و کلیه ها، آسیب عصبی و به ندرت سرطان سلول های خونی باشد.
هورمون درمانی
درمان هورمونی برای درمان سرطان های حساس به هورمون ها استفاده می شود. این سرطان ها معموله ER مثبت و PR مثبت هستند.
از هورمون درمانی قبل یا بعد از عمل استفاده می شود تا احتمال بازگشت سرطان کاهش یابد. اگر سرطان قبلاً شیوع داشته باشد، ممکن است هورمون درمانی تومور را کوچک و آن را کنترل کند.
دارو هایی که در هورمون درمانی قابل استفاده هستند عبارتند از :
- داروهایی که مانع از اتصال هورمون ها به سلول های سرطانی می شوند (تعدیل کننده های انتخابی گیرنده استروژن)
- داروهایی که بدن را از ساختن استروژن پس از یائسگی متوقف می کنند (مهار کننده های آروماتاز)
- داروهایی برای متوقف کردن تولید هورمون در تخمدان ها
عوارض جانبی هورمون درمانی به درمان خاص شما بستگی دارد اما ممکن است شامل گرگرفتگی، تعریق شبانه و خشکی واژن باشد. عوارض جانبی جدی تر شامل خطر نازک شدن استخوان و لخته شدن خون است.
داروهای هدفمند
داروهای هدفمند به ناهنجاری های خاصی در سلول های سرطانی حمله می کنند. به عنوان مثال، چندین داروی هدفمند بر پروتئینی به نام (HER2) متمرکز شده اند که برخی از سلول های سرطانی تولید می کنند. این پروتئین به سلول های سرطانی سینه کمک می کند تا رشد کرده و زنده بمانند. با هدف قرار دادن سلول هایی که HER2 بیش از حد تولید می کنند، این داروها می توانند ضمن حفظ سلول های سالم به سلول های سرطانی آسیب برسانند.
داروهای هدفمند که بر ناهنجاری های دیگر در سلول های سرطانی تمرکز دارند نیز در دسترس هستند.
ایمنوتراپی
ایمنوتراپی از سیستم ایمنی بدن شما برای مقابله با سرطان استفاده می کند. سیستم ایمنی بدن ممکن است به سلول های سرطانی شما حمله نکند زیرا سلول های سرطانی پروتئین هایی تولید می کنند که سلول های سیستم ایمنی بدن را کور می کنند. ایمونوتراپی با دخالت در آن فرآیند کار می کند.
مراقبت حمایتی (تسکین دهنده)
مراقبت تسکین دهنده شامل مراقبت های پزشکی تخصصی است که بر روی رهایی از درد و سایر علائم بیماری تمرکز دارد. متخصصان با شما، خانواده و پزشکان دیگر همکاری می کنند تا یک لایه پشتیبانی را که تکمیل کننده مراقبت مداوم شما است انجام دهند. در صورت انجام سایر اقدامات تهاجمی مانند جراحی، شیمی درمانی یا پرتودرمانی، از مراقبت تسکینی نیز استفاده می شود.
هنگامی که از مراقبت تسکینی در کنار سایر درمان های مناسب استفاده می شود، ممکن است مبتلایان به سرطان احساس بهتری داشته و طولانی تر زندگی کنند.
منبع : mayoclinic.com | ترجمه اختصاصی کافه پزشکی