بیماری آدیسون ؛ علل ، علائم و تشخیص آن | کافه پزشکی
بیماری آدیسون یا نارسایی اولیه آدرنال، درنتیجه نارسایی آدرنال در تولید کورتیزول و همچنین گاهی آلدوسترون رخ می دهد. اصلی ترین علت آن در کشورهای توسعه یافته، آدرنالیت اتوایمیون (آسیب غده آدرنال توسط سیستم ایمنی خود فرد) و در کشورهای درحال توسعه، بیماری سل می باشد. همراه کافه پزشکی باشید
آنچه در این پست کافه پزشکی خواهید دید
شیوع بیماری آدیسون
وقوع بیماری آدیسون به میزان ۱ تا ۴ مورد در هر ۱۰۰ هزار نفر در سال در همه سنین و در هر دو جنس می باشد.
علل ایجاد کننده کم کاری غده فوق کلیوی (آدرنال):
۱٫ نارسایی اولیه آدرنال (بیماری آدیسون) :
۱-۱ : بیماری های اتوایمیون: تخریب کورتکس آدرنال توسط سیستم ایمنی می تواند مسئول بیش از ۸۰ % موارد نارسایی این غده باشد. نارسایی آدرنال زمانی رخ می دهد که حداقل ۹۰ % کورتکس آدرنال از بین رفته باشد. در این موارد، اغلب کورتیزول و آلدوسترون هر دو کاهش می یابند.
در موارد اتوایمیون، گاهی فقط غده آدرنال به تنهایی درگیر می شود؛ درحالی که در برخی موارد دیگر، سایر غدد اندوکراین نیز تحت تأثیر قرار می گیرند. (Polyendocrine deficiency syndrome)
۱-۲ : توبرکلوزیس: عفونت توبرکلوزیس میتواند موجب تخریب غده آدرنال شود. توبرکلوز مسئول کمتر از ۲۰ % موارد نارسایی آدرنال در کشورهای توسعه یافته و بیشترین عامل نارسایی آدرنال در کشورهای درحال توسعه می باشد. در سال ۱۸۴۹ که دکتر توماس آدیسون برای نخستین بار نارسایی آدرنال را تشخیص داد، سل شایع ترین عامل این بیماری بود.
سایر علل کمتر شایع: عفونت های مزمن به ویژه عفونت های قارچی، گسترش سلول های سرطانی از سایر بافتها به غدد آدرنال، آمیلوئیدوز (یک بیماری که موجب ساخت یک پروتئین غیرطبیعی و آسیب به بافت های مختلف می شود)، برداشت غده آدرنال توسط جراحی، عفونت های وابسته به ایدز، خونریزی درون غدد آدرنال، سپسیس (عفونت باکتریایی خون)، ناهنجاری های گرانولوماتوز، نقایص ژنتیکی مرتبط با تکامل غدد آدرنال و … نیز از جمله سایر علل کمتر شایع نارسایی اولیه غدد آدرنال هستند.
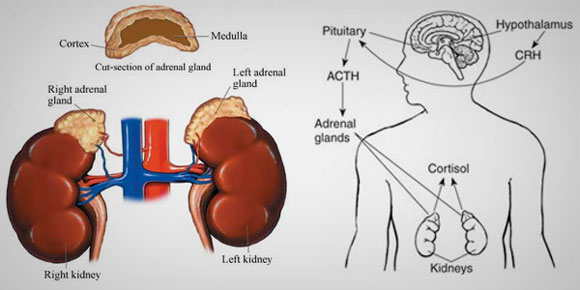
۲٫ نارسایی ثانویه و ثالثیه آدرنال (نارسایی مرکزی آدرنال) :
نارسایی ثانویه آدرنال، درنتیجه کمبود تولید ACTH به وجود می آید. بدون وجود ACTH غدد آدرنال تحریک نشده و تولید کورتیزول متوقف می شود. در این موارد، برخلاف نارسایی اولیه آدرنال، تولید آلدوسترون تحت تأثیر قرار نمیگیرد.
۱-۲ : مصرف داروهای گلوکوکورتیکوئیدی سنتتیک: در مواقعی که فرد برای درمان بیماری های التهابی از قبیل آرتریت روماتوئید، آسم و کولیت زخم شونده (Ulcerative colitis) داروهایی از قبیل پردنیزون برای مدت طولانی مصرف می نماید، آزاد شدن ACTH و CRH متوقف می گردد. در نتیجه عدم تولید ACTH این غدد شروع به آتروفی و کوچک شدن کرده و به دلیل عدم وجود اثر تحریکی ACTH روی غدد آدرنال، این غدد قادر به تولید کورتیزول نیز نخواهند بود.
۲-۲ : کاهش اندازه غده هیپوفیز و توقف تولید ACTH در نتیجه تومورها و عفونت های غده هیپوفیز، نرسیدن جریان خون به غده هیپوفیز، رادیوتراپی درمانی غده هیپوفیز، برداشت غده هیپوفیز توسط جراحی و ….
۳-۲ : برداشت قسمتی از غده هیپوتالاموس توسط جراحی.
۴-۲ : آسیب محور هیپوتالاموس- هیپوفیز.
علائم و نشانه های بیماری آدیسون
علائم و نشانه ها به تدریج ظاهر شده و ممکن است شامل درد شکم، ضعف، خستگی، بی اشتهایی، کاهش وزن، تهوع، اسهال و… باشد. در نتیجه افزایش مقادیر ACTH، تیره شدن پوست (به دلیل افزایش رنگدانه های پوست) در برخی از نواحی بدن نیز ممکن است رخ دهد.
به علت کمبود مینرالوکورتیکوئیدها فرد دچار هیپوناترمی، هیپرکالمی، اسیدوز متابولیک، کاهش حجم خون و کاهش فشارخون می گردد.
آلدوسترون که اصلی ترین مینرالوکورتیکوئید است باعث افزایش بازجذب سدیم و دفع پتاسیم و هیدروژن در ادرار می گردد؛ بنابراین، کاهش آلدوسترون باعث از دست رفتن سدیم ادرار (کاهش سدیم خون؛ هیپوناترمی)، کاهش از دست دادن پتاسیم از طریق ادرار (افزایش پتاسیم خون؛ هیپرکالمی) و کاهش دفع یون های هیدروژن از طریق ادرار (افزایش یون های هیدروژن خون و درنتیجه، کاهش pH خون و ایجاد اسیدوز متابولیک) می گردد.
هیپرکالمی (افزایش پتاسیم خون) از طریق اختلال در تولید آمونیوم و دفع اسید در ادرار، نقش مهمی در ایجاد اسیدوز متابولیک ایفا می کند. هیپرکالمی موجب اختلال در تولید آمونیوم در توبول پروگزیمال از طریق القا “آلکالوز داخل سلولی” در سلولهای توبولار می گردد. این اختلال ناشی از مبادله سلولی پتاسیم با هیدروژن (ورود پتاسیم به درون سلول و خروج یون های هیدروژن از سلول) می باشد.
افزایش دفع سدیم در ادرار باعث از دست دادن آب بیشتری از طریق ادرار (کاهش آب بدن) و درنتیجه کاهش حجم خون و کاهش فشارخون می گردد.
تظاهرات بیماری در نارسایی مرکزی آدرنال (نارسایی ثانویه و ثالثیه)، مشابه بیماری آدیسون است؛ با این تفاوت که در اینجا به دلیل سطح ACTH پایین، افزایش رنگدانه های پوست مشاهده نمی شود.
تشخیص بیماری آدیسون
در تشخیص به جز علائم بالینی، آزمایشها پاراکلینیکی نیز بسیار مفید هستند. در آزمایش خون اغلب کاهش سدیم و قند و افزایش کلسیم، پتاسیم و ائوزینوفیلها و اسیدوز متابولیک دیده می شود. یکی از مهمترین تستهای تشخیصی در خصوص این بیماری بررسی پاسخ غده فوق کلیوی به ترشح هورمون هیپوفیزی ACTH می باشد (ACTH stimulation test). در این آزمایش پس از اندازه گیری سطح کورتیزول پلاسما، آنالوگ صنعتی هورمون ACTH (هورمون هیپوفیزی) تزریق می شود. بدیهی است در افراد مبتلا به نارسایی غده آدرنال تزریق این هورمون موجب افزایش قابل توجه ترشح کورتیزول نخواهد شد.
درمان بیماری آدیسون
درمان بیماری با جایگزینی هورمون های آدرنال هست که معمولاً به صورت خوراکی می باشد. کمبود گلوکوکورتیکوئیدها با مصرف قرص خوراکی هیدروکورتیزون یا پردنیزولون جبران میشود. برای کمبود آلدوسترون از فلودروکورتیزون (fludrocortisone) استفاده می شود. این بیماری برای تمام عمر گریبان گیر بیمار خواهد بود ولی با درمان مناسب اغلب بیماران زندگی خوبی دارند.
منابع :
۱- Arneson W, Brickell J. Clinical chemistry; a laboratory perspective. 2007.
۲- Pagana KD and Pagana TJ. Diagnostic and laboratory test refrence. 2015; 12th edition.
۳-Kasper DL, Fauci AS, Hauser SL, Longo DL, Jameson JL, Loscalzo J. Harrison’s principles of
internal medicine. 2015; 19th edition.
۴- Crook MA. Clinical biochemistry and metabolic medicine. 2012; 8th edition.
۵-Rodwell VW, Bender DA, Botham KM, Kennelly PJ, Weil PA. Harper’s illustrated
biochemistry. 2015; 30th edition.
۶- Smith CS, Marks AD, Lieberman M. Marks basic medical biochemistry. 2012; 4th edition.
۷-Williamson MA, Snyder LM. Wallasch’s interpretation of diagnostic tests. 2015; 10th edition.
۸- Chatterjea MN, Chawla R. Clinical chemistry. 2010; 2nd edition.
ترجمه اختصاصی کافه پزشکی