آفت دهان Aphthous Stomatitis چگونه ایجاد می شود و درمان آن چیست ؟ | کافه پزشکی
آفت دهان Aphthous Stomatitis یک بیماری شایع است که در آن زخم های دردناک دایره ای شکل روی مخاط دهان ایجاد می شود. این بیماری اتیولوژی مشخصی ندارد و تشخیص آن بالینی است. درمان بر اساس رفع علائم است و معمولا شامل کورتیکواستروئیدهای موضعی می شود.
حدود ۲۰ تا ۳۰ درصد از بزرگسالان و درصد بیشتری از کودکان در برخی از زمان های زندگی به آفت دهان دچار می شوند. همراه کافه پزشکی باشید
آنچه در این پست کافه پزشکی خواهید دید
اتیولوژی آفت دهان
علت آن مشخص نیست اما آفت دهان تمایل دارد در خانواده ها ایجاد شود. آسیب عمدتا سلولی است. سیتوکین ها مانند IL-2، IL-10 و مخصوصا TNF-alpha نقش دارند.
عوامل پیش بینی کننده عبارتند از :
- آسیب تروما
- تنش
- خوراکی هایی نظیر شکلات، قهوه، بادام زمینی، تخم مرغ، غلات، بادام، توت فرنگی، پنیر و گوجه فرنگی
آلرژی به نظر نمی رسد درگیر باشد.
عواملی که ممکن است به دلایل ناشناخته از شما در برابر آفت دهان مراقبت کنند شامل داروهای ضد بارداری خوراکی، تنباکو و قرص های حاوی نیکوتین هستند.
علائم آفت دهان
علائم معمولا در دوران کودکی شروع می شود (۸۰٪ از بیماران کمتر از ۳۰ سال سن دارند) و میزان و شدت آن با افزایش سن کاهش می یابد. علائم ممکن است به اندازه یک زخم ۲ تا ۴ بار در سال باشد یا بیماری تقریبا در تمام سال ادامه پیدا کند و زخم های جدید تری تشکیل شوند. درد یا سوزش به مدت ۱ تا ۲ روز قبل از زخم پیش می آید اما هیچ نشانه ای از وزیکول و تاول وجود ندارد. درد شدید می تواند ۴ تا ۷ روز ادامه داشته باشد.
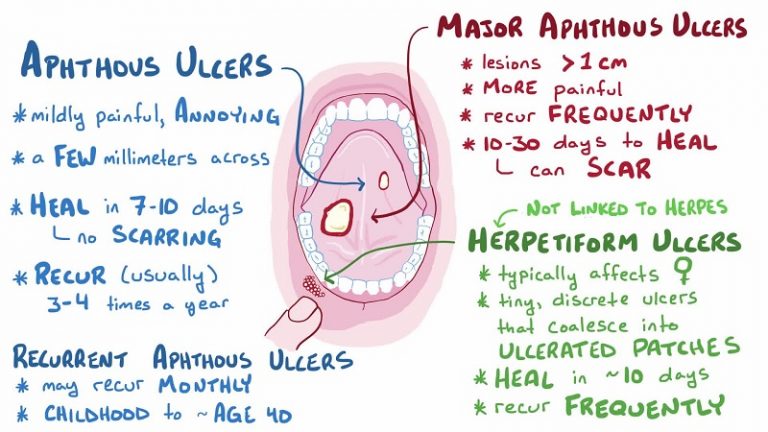
زخم های آفتی معمولا کم عمق، گرد و یا تخم مرغی شکل، دارای مرکز نکروتیک با غشای خاکستری-زرد و هاله قرمز رنگ هستند.
آفت های دهانی کوچک : ۸۵ درصد موارد را شامل می شوند. آنها معمولا در کف دهان، در زیر و کنار زبان، مخاط و حنجره دیده می شوند ؛ زیر ۸ میلی متر (معمولا ۲ تا ۳ میلیمتر) هستند و طی ده روز بدون اسکار درمان می شود.
آفت های دهانی بزرگ : ۱۰ درصد موارد را تشکیل می دهند. پس از بلوغ ظاهر می شوند و زخمها عمیق تر و بزرگتر هستند (بزرگتر از ۱ سانتی متر) و طولانی تر می مانند (هفته ها یا ماه ها). آنها اغلب بر روی لب ها، کام نرم و گلو ظاهر می شوند. تب، دیسفاژی، ضعف و زخم ممکن است رخ دهد.
آفت هرپتی فرم (مورفولوژیک شبیه اما غیر مرتبط با ویروس تبخال) : ۵٪ موارد را تشکیل می دهد. تعدادشون معمولا زیاد است (معمولا ۱۰۰ تا)، ۱ تا ۳ میلی متر طول دارند و شامل دسته های کوچک و دردناک زخم بر پایه اریتماتوز هستند. آنها در زنان بیشتر رخ می دهد.
تشخیص آفت دهان
ارزیابی بالینی کلید اصلی تشخیص است. تشخیص بر اساس ظاهر است چرا که هیچ ویژگی مشخص بافت شناسی یا تست های آزمایشگاهی وجود ندارد.
هرپس سیمپلکس اولیه ممکن است آفت دهانی را تقلید کند اما معمولا در بچه های کوچک اتفاق می افتد؛ همیشه لثه را درگیر می کند و ممکن است بر روی مخاط کراتینیزه (کام سخت، لثه چسبنده، پشت زبان) ایجاد و با علائم سیستمیک همراه باشد. برای شناسایی هرپس سیمپلکس، می توان از کشت ویروس استفاده کرد. ضایعات هرپس معمولا یک طرفه است.
دوره های برگشت پذیر می تواند با شرایطی نظیر بیماری بهجت، بیماری التهابی روده، بیماری سلیاک، عفونت های HIV، تب های دوره ای، التهاب حنجره و سندروم آدنیت (PFAPA) و کمبود های تغذیه ای رخ دهد ؛ این شرایط معمولا علائم و نشانه های سیستمیک دارند. آزمایش های ویروسی و آزمایش خون می تواند این شرایط را شناسایی کند.
واکنش های دارویی ممکن است آفت دهانی را تقلید کنند اما معمولا با فرم خوراکی مرتبط هستند. با این حال، واکنش به مواد غذایی یا محصولات دندانپزشکی ممکن است برای شناسایی دشوار باشد.
درمان آفت دهان
کلرهگزیدین موضعی و کورتیکواستروئیدها
درمان های عمومی برای آفت ممکن است به بیماران مبتلا کمک کند.
دهان شویه های کلرهگزیدین گلوکونات و کورتیکواستروئیدهای موضعی، اصلی ترین درمان هستند. کورتیکواستروئید می تواند دگزامتازون دو بار در روز باشد که به عنوان شستشو استفاده می شود و پس از آن پماد کلوبتازول ۰٫۰۵٪ و یا پماد فلوسینونید ۰٫۰۵٪ در خمیر محافظ مخاطی کربوکسی متیل سلولز (۱: ۱) استفاده می شود. بیمارانی که از این کورتیکواستروئیدها استفاده می کنند باید برای کاندیدیازیس کنترل شوند. اگر کورتیکواستروئیدهای موضعی ناکارآمد باشند، پردنیزون (به عنوان مثال، ۴۰ میلی گرم پس از یک بار در روز) ممکن است برای زیر ۵ روز مورد نیاز باشد.
آفت مکرر یا شدید تحت درمان متخصص بیماری های دهان قرار می گیرد. درمان ممکن است نیاز به استفاده طولانی مدت از کورتیکواستروئیدهای سیستمیک، آزاتیوپرین یا سایر داروهای ضد التهابی، پنتوکسی فیلین یا تالیدومید داشته باشد. تزریق داخل زخم بتامتازون، دگزامتازون یا تریامسینولون انجام می شود. بعضی از بیماران مکمل های B1، B2، B6، B12، فولات یا آهن را دریافت می کنند.
منبع : msdmanuals.com | ترجمه اختصاصی کافه پزشکی