همه چیز درباره فیبروم رحم ؛ رشد بیش از حد بافت رحم در سنین باروری | کافه پزشکی
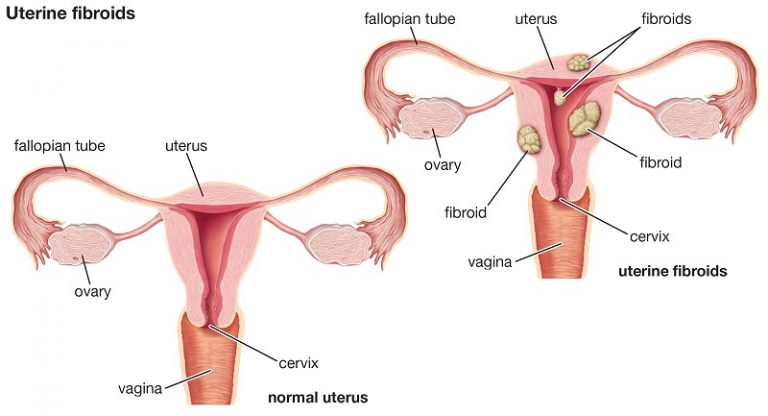
فیبروم رحم شامل رشد غیر سرطانی بافت رحم است که غالبا در سال های باروری ظاهر می شود. این وضعیت با افزایش خطر سرطان رحم همراه نیست و تقریباً هرگز به سرطان تبدیل نمی شوند.
فیبروم از نظر اندازه، ممکن است قابل دیدن نباشد یا به قدری بزرگ باشد که رحم را دچار کشیدگی کند. در موارد شدید، فیبروم های متعدد می توانند رحم را آنقدر گسترش دهند که به دنده ها برسد و به آنها فشار وارد کند. بسیاری از خانم ها در طول زندگی فیبروم رحمی دارند و شاید متوجه نباشند زیرا اغلب علامتی ایجاد نمی کند. پزشک ممکن است فیبروم را به طور اتفاقی در طی معاینه لگن یا سونوگرافی دوران بارداری کشف کند. همراه کافه پزشکی باشید
آنچه در این پست کافه پزشکی خواهید دید
علائم فیبروم رحم
بسیاری از خانم هایی که فیبروم دارند هیچ علامتی ندارند. علائم در مواردی که وجود دارند، می توانند تحت تأثیر محل، اندازه و تعداد فیبروم باشند.
شایع ترین علائم فیبروم رحمی شامل موارد زیر هستند:
- خونریزی شدید قاعدگی
- طول کشیدن دوره قاعدگی بیش از یک هفته
- درد لگن
- تکرر ادرار
- مشکل در تخلیه مثانه
- یبوست
- کمردرد یا درد پا
علل فیبروم رحم
پزشکان علت فیبروم رحمی را نمی دانند اما تحقیقات و تجربه بالینی به این عوامل اشاره می کنند:
تغییرات ژنتیکی: بسیاری از فیبروم ها، تغییراتی در ژن دارند که با سلول های طبیعی عضله رحم متفاوت است.
هورمون ها: استروژن و پروژسترون، دو هورمون تحریک کننده رشد لایه رحم در طول هر چرخه قاعدگی، رشد فیبروم را تقویت می کنند. فیبروم حاوی گیرنده های استروژن و پروژسترون بیشتری نسبت به سلول های عضلانی طبیعی رحم است. به دلیل کاهش تولید هورمون، فیبروم پس از یائسگی کوچک می شود.
سایر فاکتورهای رشد: مواردی که به حفظ بافت های بدن کمک می کنند، مانند فاکتور رشد شبه انسولین، ممکن است بر رشد فیبروم تأثیر بگذارد.
ماتریس خارج سلولی (ECM): ماده ای است که باعث می شود سلول ها مانند ملات بین آجر به هم بچسبند. ECM در فیبروم افزایش یافته و آنها را فیبروزه می کند. ECM همچنین فاکتورهای رشد را ذخیره کرده و باعث ایجاد تغییرات بیولوژیکی در سلولها می شود.
پزشکان بر این باورند که فیبروم رحمی از یک سلول بنیادی در بافت عضلانی صاف رحم (میومتر) ایجاد می شود. یک سلول منفرد به طور مکرر تقسیم می شود و در نهایت توده ای محکم و متمایز از بافت اطراف ایجاد می شود.
الگوهای رشد فیبروم رحمی متفاوت است؛ ممکن است آنها به آرامی یا به سرعت رشد کنند یا ممکن است به همان اندازه باقی بمانند. بسیاری از فیبروم هایی که در دوران بارداری وجود دارند، کوچک می شوند و یا بعد از بارداری ناپدید می شوند زیرا رحم به اندازه طبیعی برمی گردد.
عوامل خطر ابتلا به فیبروم رحم
عوامل خطر شناخته شده ای برای فیبروم رحمی وجود دارد. عواملی که می توانند بر رشد فیبروئید تأثیر بگذارند عبارتند از:
نژاد: اگرچه هر زن در سن باروری می تواند به این وضعیت دچار شود اما زنان سیاه پوست نسبت به زنان سایر گروه های نژادی به احتمال زیادی به این وضعیت دچار می شوند.
وراثت: اگر مادر یا خواهر شما فیبروم دارد، در معرض خطر ابتلا به آن هستید.
عوامل دیگر: شروع قاعدگی در سنین پایین، چاقی، کمبود ویتامین D، مصرف گوشت قرمز زیاد، مصرف کم میوه و لبنیات و نوشیدن الکل خطر ابتلا به فیبروم را افزایش می دهد.
عوارض فیبروم رحم
اگرچه فیبروم رحمی معمولا خطرناک نیست اما می تواند باعث ناراحتی شود و منجر به عوارضی مانند کم خونی شود.
بارداری و فیبروم
این وضعیت معمولا در بارداری اختلالی ایجاد نمی کند اما با این حال، این امکان وجود دارد که فیبروم – خصوصا فیبروم های زیر مخاطی – باعث نازایی شوند. فیبروم همچنین ممکن است خطر برخی از عوارض حاملگی مانند قطع جفت، محدودیت رشد جنین و زایمان زودرس را افزایش دهد.
جلوگیری از ابتلا به فیبروم رحم
اگرچه محققان همچنان به بررسی علل تومورهای فیبروئیدی می پردازند اما شواهد علمی کمی در مورد نحوه جلوگیری از آنها در دسترس است. جلوگیری از فیبروم رحمی ممکن است امکان پذیر نباشد اما تنها درصد کمی از این تومورها به درمان نیاز دارند.
با اقدامات موثری نظیر حفظ وزن طبیعی و خوردن میوه و سبزیجات، می توانید خطر ابتلا به فیبروم را کاهش دهید. همچنین برخی تحقیقات نشان می دهد که استفاده از داروهای ضد بارداری هورمونی ممکن است با خطر کمتری برای ابتلا به فیبروم همراه باشد.
تشخیص فیبروم رحم
فیبروم رحم معمولا طی معاینه معمول لگن مشاهده می شود. پزشک ممکن است بی نظمی را در آناتومی رحم شما احساس و به فیبروم شک کند. اگر علائم دارید، پزشک ممکن است تست های زیر را درخواست دهد:
سونوگرافی: در صورت نیاز به تأیید، پزشک ممکن است سونوگرافی را درخواست کند. پزشک یا تکنسین، مبدل را بر روی شکم و یا روی واژن شما قرار می دهد تا از رحم شما عکس بگیرد.
تست های آزمایشگاهی: اگر خونریزی غیر عادی در دوران قاعدگی دارید، پزشک ممکن است آزمایش های دیگری را برای بررسی دلایل احتمالی درخواست کند. این موارد ممکن است شامل شمارش کامل سلول های خونی (CBC) باشد تا مشخص شود دچار کم خونی هستید یا خیر.
سایر تست های تصویربرداری
اگر سونوگرافی سنتی اطلاعات کافی را در اختیار شما نگذارد، پزشک ممکن است موارد زیر را توصیه کند:
تصویربرداری رزونانس مغناطیسی (MRI): این تست تصویربرداری با جزئیات بیشتری می تواند اندازه و محل فیبروم را نشان دهد، انواع مختلف تومور را شناسایی کرده و به تعیین گزینه های درمانی مناسب کمک کند. MRI اغلب در خانم هایی که رحم بزرگ تری دارند یا در زنانی که به یائسگی نزدیک هستند استفاده می شود.
هیستروسونوگرافی: هیستروسونوگرافی از محلول نمکی استریل برای گسترش حفره رحم استفاده می کند و باعث می شود دریافت تصاویر از فیبروم زیر مخاطی و پوشش رحم آسان تر شود.
هیستروسالپینگوگرافی: این روش از یک رنگ برای برجسته کردن حفره رحم و لوله های فالوپ در تصاویر اشعه ایکس استفاده می کند.
هیستروسکوپی: برای این کار، پزشک هیستروسکوپ را از طریق دهانه رحم، وارد رحم شما می کند. سپس پزشک شما محلول نمکی را به رحم شما تزریق می کند، حفره رحمی را گسترش می دهد و به پزشک شما اجازه می دهد دیواره های رحم و دهانه لوله های فالوپ شما را معاینه کند.
درمان فیبروم رحم
روش انتظار و مراقبت
بسیاری از خانم های مبتلا به فیبروم رحمی هیچ علامتی را تجربه نمی کنند. اگر این مورد برای شما پیش آمده باشد، انتظار و مراقبت می تواند بهترین گزینه باشد.
فیبروم ها سرطانی نیستند. آنها به ندرت در بارداری تداخل ایجاد می کنند. آنها معمولا به آهستگی رشد می کنند یا اصلا رشد نمی کنند و بعد از یائسگی کاهش می یابند.
دارو درمانی
داروها برای تنظیم چرخه قاعدگی و کنترل علائمی مانند خونریزی شدید قاعدگی و کاهش فشار لگن استفاده می شوند. آنها فیبروم را از بین نمی برند اما ممکن است باعث کوچک شدن آنها شوند. داروها عبارتند از:
آگونیست های هورمون آزاد کننده گنادوتروپین (GnRH): داروهای موسوم به آگونیست های GnRH با جلوگیری از تولید استروژن و پروژسترون، فیبروم را درمان می کنند و شما را به صورت موقت در شرایط یائسگی قرار می دهند. در نتیجه، قاعدگی متوقف می شود، فیبروم کوچک می شود و کم خونی بهبود می یابد.
آگونیست های GnRH شامل لوپرولید، گوسرلین و تریپتورلین هستند. بسیاری از خانم ها هنگام استفاده از آگونیست های GnRH گرگرفتگی قابل توجهی دارند. آگونیست های GnRH به طور معمول بیش از سه تا شش ماه استفاده نمی شوند زیرا باعث پوکی استخوان می شود.
دستگاه داخل رحمی آزاد کننده پروژستین: این دستگاه می تواند خونریزی سنگین ناشی از فیبروم را تسکین دهد. IUD فقط علائم را تسکین می دهد و فیبروم را کوچک نمی کند یا باعث از بین رفتن آنها نمی شود.
ترانگزامیک اسید: این داروی غیر هورمونی برای کاهش خونریزی در دوره های شدید قاعدگی مصرف می شود.
سایر داروها: پزشک ممکن است داروهای دیگری را توصیه کند. به عنوان مثال، داروهای ضد بارداری خوراکی می توانند به کنترل خونریزی قاعدگی کمک کنند اما باعث کاهش اندازه فیبروئید نمی شوند.
داروهای ضد التهابی غیر استروئیدی (NSAIDs) ممکن است در تسکین درد مربوط به فیبروم مؤثر باشند اما خونریزی ناشی از فیبروم ها را کاهش نمی دهند. در صورت خونریزی شدید قاعدگی و کم خونی، پزشک ممکن است به شما توصیه کند که ویتامین و آهن مصرف کنید.
روش غیر تهاجمی
جراحی اولتراسوند متمرکز تحت راهنمایی MRI، یک گزینه درمانی غیر تهاجمی برای فیبروم رحمی است که نیازی به برش ندارد و به صورت سرپایی انجام می شود.
در حالی که شما در داخل یک اسکنر MRI هستید، با استفاده از اولتراسوند تصاویر دقیقی از فیبروم رحمی تهیه می شود. هنگامی که محل فیبروئید شناسایی شد، مبدل اولتراسوند امواج فراصوت را به داخل فیبروم متمرکز می کند تا مناطق کوچک بافت فیبروئیدی را گرم و از بین ببرد.
روش های با حداقل تهاجم
برخی از روش ها می توانند فیبروم رحمی را از بین ببرند بدون اینکه وسعت عمل جراحی را داشته باشند. آنها شامل موارد زیر هستند:
آمبولیزاسیون شریان رحمی: عوامل آمبولیک به شریان هایی که رحم را خونرسانی می کنند تزریق می شوند، جریان خون را به سمت فیبروم ها قطع می کنند و باعث از بین رفتن آنها می شوند.
این روش می تواند در کوچک کردن فیبرومهو تسکین علائم ایجاد شده مؤثر باشد. اگر خونرسانی به تخمدان ها یا ارگان های دیگر شما به خطر بیفتد ممکن است عوارض خاصی ایجاد شود. با این حال، تحقیقات نشان می دهد که عوارض مشابه درمان های جراحی فیبروم هستند و خطر انتقال خون به میزان قابل توجهی کاهش می یابد.
امواج رادیو فرکانس: در این روش، امواج رادیو فرکانس فیبروم رحمی را از بین می برند و رگ های خونی آنها را منقبض می کنند. این کار را می توان در طی یک عمل لاپاراسکوپی یا داخل رحمی انجام داد. روشی مشابه به نام کرایومیولیز، فیبروم را منجمد می کند.
در این روش که به آن Lap-RFA نیز گفته می شود، پزشک دو برش کوچک در شکم ایجاد می کند تا لاپاروسکوپ را وارد شکم کند. بعد از پیدا کردن فیبروئید، پزشک از یک دستگاه مخصوص برای استقرار چند سوزن کوچک در فیبروئید استفاده می کند. سوزن ها بافت فیبروئیدی را گرم می کنند و آن را از بین می برند.
از آنجا که هیچ برشی در بافت رحم وجود ندارد، پزشکان Lap-RFA را جایگزین بهتری برای هیسترکتومی و میومکتومی می دانند. بیشتر زنانی که این عمل را انجام داده اند پس از ۵ تا ۷ روز بهبودی به فعالیت های منظم بر می گردند.
میومکتومی لاپاروسکوپی یا روباتیک: در میومکتومی، جراح فیبروم را برداشته و رحم را در جای خود قرار می دهد. پزشک شما با استفاده از دوربین کوچک متصل به یکی از ابزارها، ناحیه شکم شما را بر روی مانیتور مشاهده می کند. میومکتومی روباتیک به جراح شما نمایی بزرگتر و سه بعدی از رحم شما می دهد و انعطاف پذیری بیشتری نسبت به روش های دیگر دارد.
میومکتومی هیستروسکوپی: در صورتی که فیبروم در داخل رحم وجود داشته باشند، این روش ممکن است گزینه مناسبی باشد. جراح با استفاده از وسایل وارد شده از طریق واژن و دهانه رحم به رحم، به فیبروم دسترسی پیدا کرده و آن را از بین می برد.
بعد از هر روش درمانی، احتمال اینکه فیبروم های جدید رشد کرده و علائم ایجاد کنند وجود دارد.
روش های جراحی سنتی
گزینه های مربوط به روش های جراحی سنتی شامل موارد زیر هستند:
میومکتومی شکمی: اگر فیبروم بزرگ باشد، پزشک ممکن است از یک روش جراحی باز شکمی برای از بین بردن فیبروم استفاده کند.
هیسترکتومی: این عمل جراحی – برداشتن رحم – تنها راه حل اثبات شده برای فیبروم رحمی است.
اگر می خواهید باردار شوید …
هیسترکتومی اجازه نمی دهد که شما بارور شوید. در صورتی که می خواهید قدرت باروری را حفظ کنید، کاملاً در مورد خطرات و فواید این روش ها با پزشک خود صحبت کنید.
در صورت نیاز به درمان با حفظ قدرت باروری، میومکتومی به طور کلی درمان انتخابی است. با این حال، تمام درما نها دارای خطرات و مزایایی هستند. در باب این موارد با پزشک خود صحبت کنید.
منبع : mayoclinic.org | ترجمه اختصاصی کافه پزشکی